Zubní parodontitida - co to je a jak s tím zacházet
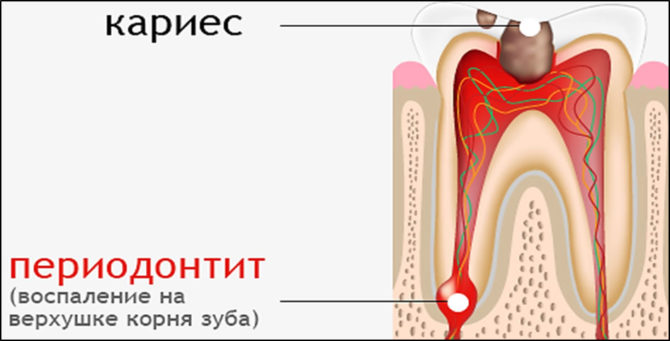
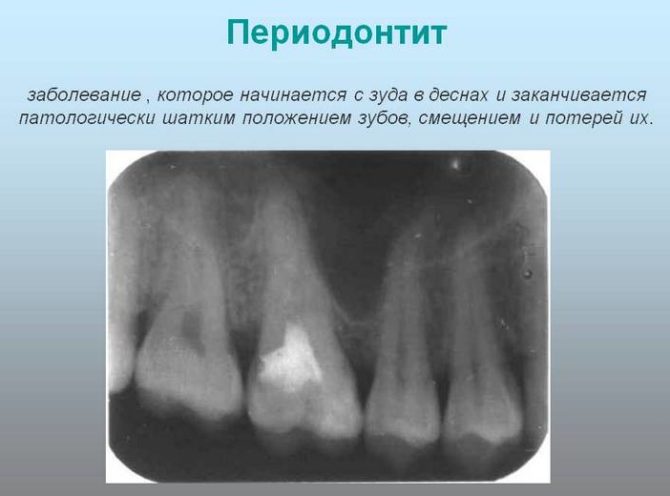
Periodontitida je kdy patologický proces ovlivňuje kořenovou tkáň zubu. Úspěšná terapie onemocnění přímo závisí na správné klasifikaci typu zánětu, stanovení příčin výskytu, včasném kontaktu s odborníkem.
Obsah
Fyziologický význam periodontalu
Malý anatomický vzdělávací program pomůže pochopit, co je zubní parodontitida a jak ji léčit. Každý zub je obklopen morfologicky komplexním periodontiem. Zahrnuje: dásně, alveolární procesy, kořenový cement, periodontium, síť krevních a lymfatických cév a aparaturu neuro-receptorů.
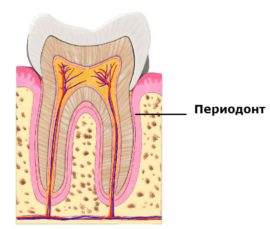 Zubní periodontium je měkká tkáň o šířce 0,20–0,25 mm, umístěná ve štěrbinovém prostoru mezi alveolovou destičkou a kořenovým cementem. Prochází apikálními a okrajovými stomatologickými odděleními, jeho střední částí. Periodontální vlákna plní několik funkcí najednou:
Zubní periodontium je měkká tkáň o šířce 0,20–0,25 mm, umístěná ve štěrbinovém prostoru mezi alveolovou destičkou a kořenovým cementem. Prochází apikálními a okrajovými stomatologickými odděleními, jeho střední částí. Periodontální vlákna plní několik funkcí najednou:
- regulovat mechanický tlak;
- držte zub v alveolu;
- zajistit periodontální výživu prostřednictvím vaskulatury;
- poskytovat reparativní schopnosti zubu v blízkých oblastech;
- podporují homeostázi okolních tkání, slouží jako bariéra proti infekci.
Taková multifunkčnost má „vedlejší“ účinek: periodontium se často stává terčem zánětu.
Patogeneze
Zánětlivá onemocnění zubní tkáně jsou sekundární. Blahoslavený půdou pro rozvoj paradentózy je chronický kaz nebo pulpitida. Kurz je komplikován infekcí. Takto se „průměrný“ zub zhroutí:
- Bakterie nebo spory plísní pronikají do kořene přirozenými anatomickými prasklinami nebo drobným poškozením, kazovými otvory.
- Patologie nejprve ovlivní buničinu a potom jde podél periodontální tkáně.
- Na vrcholu kořene se vyvíjí celkový zánět, který přechází do ohnisek hnisavého abscesu.
- S generalizací zubní parodontitidy se v horní bazální části tvoří cysty se serózním a pak hnisavým exsudátem. V pokročilých případech je kost ďasna zničena a osoba je ponechána bez zubů.
Periodontální / periodontální léze nejsou zdaleka neškodné. Infekční látky a produkty zánětlivého procesu se v krvi šíří po celém těle. V důsledku toho jsou možné léze muskuloskeletálního systému a vnitřních orgánů. Vyvíjí se endokarditida, choroby orgánů ORL.
Lokalizace paradentózy
V závislosti na zaměření zánětu existují:
- Okrajová varianta vývoje nemoci (regionální). Zde je primární léze lokalizována na gingivální hranici, následuje rozšíření do sousedních tkání.
- Apikální typ kurzu (apikální), když je patologie lokalizována na vrcholu kořenů zubu.
Když se kost v bazální oblasti rozpadá, dutina se naplní hnisavými granulemi. Papule obvykle vybuchne sama a hnis se vysype. V důsledku toho se objeví píštěle nebo granule s tvorbou periodontálních cyst.
Příčiny výskytu
- Traumatické ničení. Ohýbání tvrdých předmětů, praskání ořechů a silné údery na čelist někdy vedou k hlubokému a sekání zubů. To je indikováno ostrou bolestí.
- Porušení protokolu lékařských manipulací.Naplnění kanálů částicemi účinných látek v kořenové oblasti. Problémy vyplývají z arsenu, formalinu, fenolických drog.
- Bakteriální zánět parodontu, ke kterému dochází, když se infekce šíří ze starých ohnivých nebo pulpitidových ložisek, špatně ošetřené zuby.
Jak rozpoznat periodontální lézi
Příznaky parodontitidy zubů závisí na průběhu onemocnění. Rozlišují se tyto formy:
- ostrý proces;
- chronický
- relapsy staré patologie.
Akutní parodontitida
Nejbolestivější možnost. Člověk z bolesti není schopen sedět, lhát a myslet normálně. Hodně záleží na individuálních charakteristikách a povaze procesu, ale obecné příznaky primární parodontitidy jsou následující:
- ostrá nebo bolavá bolest;
- při žvýkání se nepohodlí zvyšuje;
- užívání analgetik není příliš účinné: bolest postupně zesiluje a mění charakter na ostrou pulzaci s krátkým klidem;
- specifickým příznakem paradentózy je iluze pohybu zubu nahoru;
- celková nevolnost, mírná horečka, někdy zimnice.
Se zvýšením zánětu se zvyšuje množství hnisavého výpotku. Bolest s aktivní parodontitidou vždy vyvolává sousední oblasti: infraorbitální oblast, ucho, chrám, čelist. Objeví se otok a hyperémie měkkých tkání obklopujících postižený zub.
Pokud hnis nevyteče, stav se zhoršuje. Zvýšení otoku, zvýšení teploty, život ohrožující komplikace - osteomyelitida, flegmon, sepse.
Chronická parodontitida
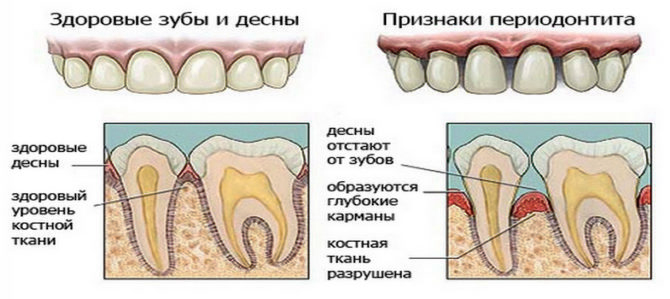
Neexistují žádné výrazné klinické projevy chronické formy zánětu. Občasné příznaky parodontitidy jsou čas od času doplněny bolestivými pocity, které ustoupí samy o sobě nebo po analgetické tabletě. A pouze zubní lékař při vyšetření diagnostikuje dlouhodobé onemocnění podle následujících projevů:
- Šedý zubní stín.
- Fistula na postižené dásni. Vizuálně je útvar prezentován ve formě bubliny s mléčně šedým obsahem. Pro lékaře je to signál o hromadění exsudátu v kostní tkáni.
- Tupý zvuk při klepání na korunu zubu.
- Vůně hniloby z úst.
Chronická periodontitida je ve většině situací „zásluhou“ pacienta. Lidé se bojí navštívit lékaře a raději polykají léky proti bolesti v dávkách a čekají na zlepšení. Když zaváděcí dávka zastaví bolest, člověk věří, že zub „prošel sám“. Bohužel, to je klam. Dříve či později „spící“ zánět připomene relapsu.
Skrytá periodontitida je často výsledkem neúspěšné endodontické léčby. Zde jsou jen některé ze zdravotních poruch:
- při ošetření nekvalitních kořenových kanálků vstupuje toxický exsudát do tkání;
- v kanálu se používají částečně absorbovatelné pasty.
To vše vede k infekci parodontu anaerobními bakteriemi.
Příznaky exacerbace
Projevy aktivace zánětu se téměř neliší od akutního průběhu paradentózy. Někdy může být exacerbace chronického procesu zaměněna s primární patologií. Sekundární zubní parodontitida však má zvláštní příznaky:
- zvětšené lymfatické uzliny;
- ostré zatemnění koruny, její zničení;
- uvolněný zub.
Pro vyjasnění stadia parodontitidy zubů a taktiky léčby se provádí vyšetření postižené oblasti. V závislosti na povaze procesu se používají komplexní diagnostiky nebo se omezují na jednu metodu.
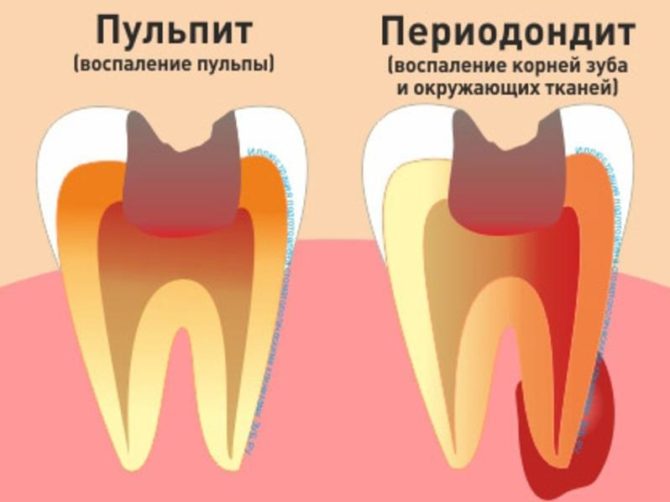
Jaký je rozdíl mezi pulpitidou a periodontitidou?
Podobné příznaky pulpitidy a periodontitidy pramení ze zánětlivé povahy těchto chorob. V obou případech je postižena zubní tkáň. Rozdíly spočívají v lokalizaci procesu a ve viditelných projevech pulpitidy:
- Bez ohledu na stadium je fokus zánětu soustředěn v buničině - měkké tkáni uvnitř koruny. Změny v okolních oblastech nejsou pozorovány, koruna je pevně držena v alveolu.
- Konkrétní pulpitida se liší od parodontitidy v akutní reakci nemocného zubu na teplotní stimulnedostatek nepohodlí při klepání.
- Není výrazný rozdíl v barvě koruny od obecného tónu chrupu.
- Otevření buničiny v chronické formě onemocnění je velmi bolestivé, oblast mírně krvácí.
Protože periodontitida je často komplikací pulpitidy, přesná diagnóza se provádí po diferencovaném vyšetření.
Diagnostické postupy pro parodontitidu
Moderní stomatologie má následující metody diagnostiky:
- elektroodontometrie (EDI);
- radiografie.
EDI
Instrumentálně měří práh citlivosti buničiny. Nízký práh pro tkáňovou reakci na dráždidlo naznačuje pravděpodobnost zánětu a nekrózy tkání. Elektrodontometrie umožňuje:
- Odlište běžící pulpitidu od parodontitidy. Ukazatel 25–95 μA potvrzuje pulpitidu.
- Určete fázi paradentózy. 100–160 μA tedy indikuje chronickou periodontální lézi, údaje 180–200 μA jsou pozorovány v akutní formě nebo při exacerbaci.
Rentgen
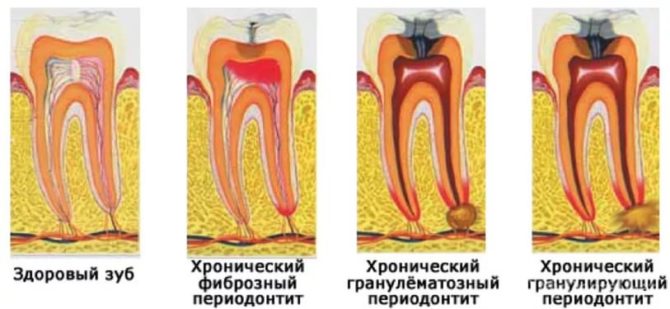
Poskytuje přesné informace o průběhu chronické paradentózy, objasňuje její formu. V závislosti na typu léze je na rentgenovém snímku viditelný následující obrázek:
- S vláknitým procesem se mění periodontální mezera, kořenový cement je nerovnoměrně zahuštěn. Pokud byl zub již ošetřen, můžete si všimnout zbytky výplní kanálků.
- Granulomatózní vývoj je charakterizován destruktivní lézí kulatého nebo oválného tvaru s výraznými hranicemi.
- V případě granulačního průběhu paradentózy v kořenovém vrcholu jsou patrné ložiska kostního výtoku s porušením vzoru. Nepravidelné změny bez jasného ohybu.
Roentgenogram akutní periodontitidy není příliš informativní: patologické změny nejsou viditelné. Ve vzácných situacích je pozorována expanze periodontální mezery v oblasti kosti díry.
Pomocí rentgenových paprsků můžete vyhodnotit kvalitu stomatologické péče, jakmile ji poskytnete, zjistit příčiny zubních potíží a vymyslet léčebný plán.
Metody a stádia léčby paradentózy
Léčba paradentózy závisí na příznacích a formě nemoci. Jsou vybrány konzervativní a / nebo chirurgické metody.
Konzervativní pomoc
- účinky léků a manipulace;
- fyzioterapie.
Stádia léčby paradentózy vyžadují alespoň trojnásobnou návštěvu kliniky. Přesné trvání terapie je určeno lékařem.
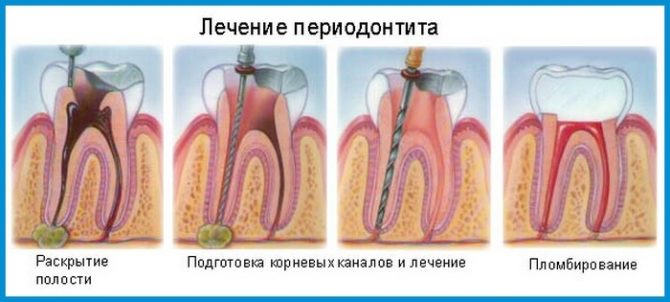
Léčba drog a manipulace
První terapeutický režim:
- radiografie a jiné diagnostické postupy;
- bolest anestézie;
- Poskytování přístupu k kanálům vrtnými oblastmi zasaženými periodontitidou;
- odstranění nervu (pokud zub dosud nebyl ošetřen), odstranění starých výplní;
- objasnění anatomických rysů kanálů;
- jejich expanze, vyluhování hnisu a ošetření dutiny antiseptiky;
- umístění do kanálu lékařské pasty, vyplnění korunky zubu dočasným materiálem.
Zubní léze vždy vedou k periodontálním infekcím, takže jsou nezbytná antibiotika. Lékař navíc předepíše potřebné léky.
Po 2-3 dnech budete potřebovat:
- zalepit kanály a odstranit pastu;
- opláchněte kořenovou dutinu antiseptickými roztoky;
- proveďte dočasné naplnění kanálů.
Při třetí návštěvě se odeberou kontrolní snímky zubu, dočasný materiál se odstraní a dutina se znovu promyje antiseptiky. Pokud bylo možné léčit kanály a eliminovat parodontální zánět, položte permanentní výplň na vrchol zubu.
Fyzioterapie
V případě klidného průběhu chronické parodontitidy účinné:
- bazální elektroforéza;
- laserové paprsky;
- UHF
Periodontitida v akutní fázi je absolutní kontraindikací pro expozici hardwaru.
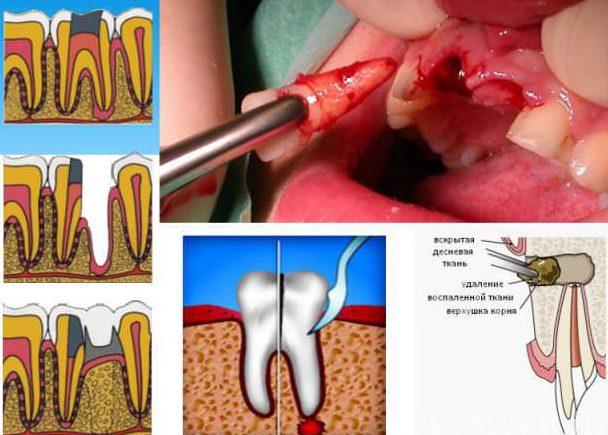
Chirurgické ošetření
Používá se, když terapeutické metody nepřinesly očekávaný výsledek. Hlavní metody intervence:
- incize dásní s paradentózou;
- resekce kořene nebo jeho části;
- radikální extrakce zubu.
Nouzový řez (gigivotomie, pitva) je nutný, pokud infekce dosáhla bazálního hrotu purulentním tokem. Když se léčí kořenové patologické formace (flegmon nebo cysty), provede se plánovaná pitva dásní.
Pokud zánět částečně ovlivnil zub, uvažuje se o šetrném chirurgickém zákroku. V tomto případě je resekována pouze zničená tkáň. Kořen a část koruny jsou zachovány pro následnou protetiku.
Parodontitida zubu je vážná
Nemocný zub je silným zdrojem infekce krevního řečiště. Pokud přetáhnete čas, mohou být důsledky nejhorší. Až do otravy krví. Pak bude nutné zachránit nejen zub, ale jeho majitele.
Je však lepší nepřivést tuto záležitost vůbec k parodontitidě, ale včas navštívit kliniku. Dnes jsou inteligentní specialisté a moderní vybavení nejen v Moskvě, ale také v regionálních centrech. Díky včasné pomoci lze i těžkou porážku odstranit bez extrémních opatření.