Cauze, simptome și tratamentul parodontitei
Pe lângă cariile cunoscute, există și alte boli ale cavității bucale. Unele dintre ele pot apărea fără simptome pronunțate și, de multă vreme, pacientul pur și simplu nu le acordă atenție. Astfel de patologii includ parodontita, care necesită tratament urgent, deoarece Boala afectează țesuturile moi și poate duce la pierderea dinților.
conținut
Ce este parodontita
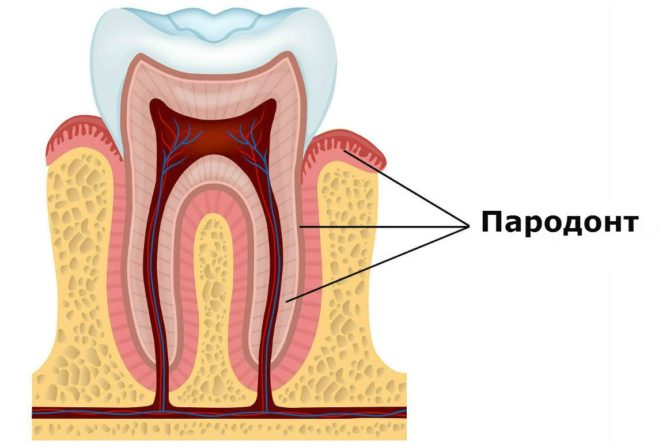
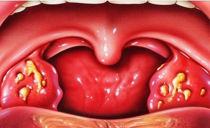
Parodontita este o boală inflamatorie a parodontiului - țesuturile care înconjoară rădăcina dintelui și care o ține în gaură. Parodontiul este format din mai multe vase, canale și fibre nervoase care asigură protecția și nutriția dintelui.
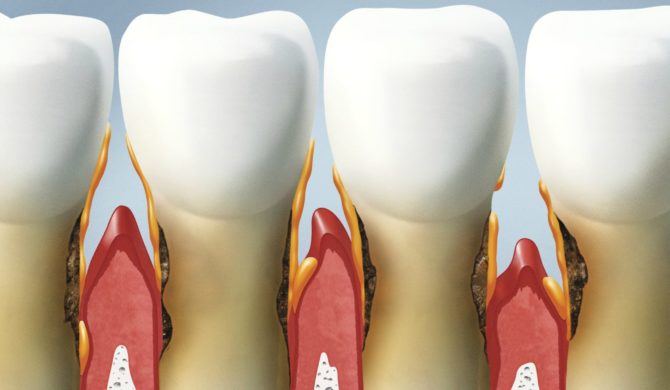
Patologia se dezvoltă treptat și în majoritatea cazurilor apare pe fondul altor boli ale gingiilor. De obicei, totul începe cu gingivita - boala gingivală. Tartarul o provoacă sau o placă densă în care bacteriile patogene se înmulțesc activ. Dacă procesul inflamator nu este eliminat la timp, microorganismele dăunătoare se vor răspândi mai adânc: în țesutul parodontal.
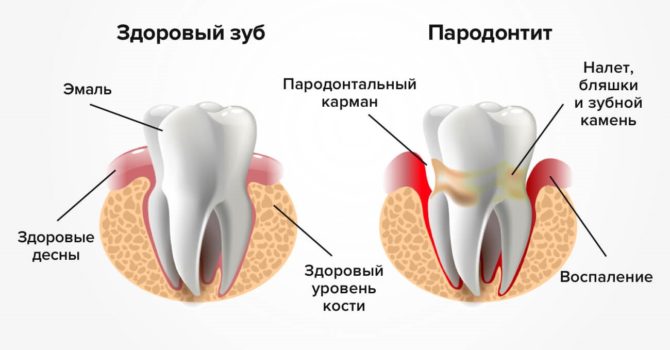
Inflamația contribuie la deschiderea buzunarelor parodontale prin care infecția pătrunde mai aproape de rădăcină. Reproducerea bacteriilor continuă și este mai dificil să opriți procesul. Treptat, parodontiul devine liber și rămâne în spatele bazei dintelui, provocând mobilitatea acestuia.
Dacă tratamentul parodontitei nu este început la timp, va intra în boala parodontală - atrofierea structurii parodontale care se află în jurul dintelui. Boala începe cu deteriorarea procesului alveolar, iar țesutul osos este implicat treptat în proces. Rezultatul este pierderea dinților sănătoși.
Tipuri de parodontită
Parodontita poate fi împărțită în mai multe categorii, diferind în funcție de gravitatea bolii, de severitatea simptomelor, de prezența sau absența complicațiilor. Pentru a alege cel mai bun tratament, stomatologul trebuie să stabilească forma bolii.
Pe parcursul patologiei se disting două dintre formele sale:
- acut: simptomele apar brusc, procesul inflamator se dezvoltă rapid, complicații sub formă de fistule sau leziuni ale dinților și gingiilor apar în termen de două luni;
- cronică: simptomele parodontitei sunt încețoșate, procesul inflamator este lent, distrugerea țesuturilor apare lent și treptat.
Datorită faptului că forma acută de parodontită se caracterizează prin simptome vii care provoacă disconfort grav, tratamentul începe de obicei rapid. Boala cronică poate trece neobservată până când trece într-un grad sever.
La localizarea infecției, parodontita poate fi focală (localizată) sau generalizată. În primul caz, o zonă mică de țesut suferă, în al doilea, o zonă parodontală mare este afectată, ceea ce complică foarte mult procesul de tratament.
În funcție de gravitatea bolii se împarte în:
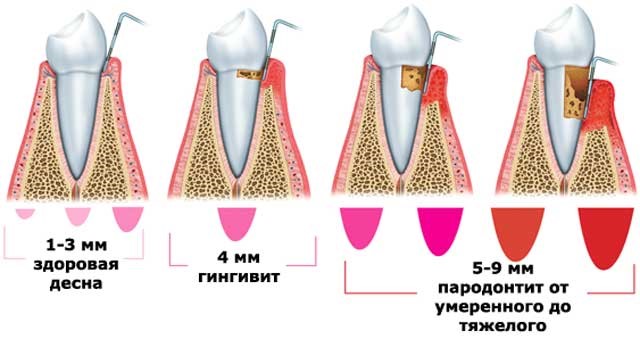
- ușoară: simptomele sunt ușoare și nu provoacă multă anxietate, pot apărea buzunare până la 3 mm adâncime, distrugerea oaselor este neglijabilă;
- mijloc: golurile din buzunare sunt dublate, capacul rădăcinii este pe jumătate distrus, apare mobilitatea dinților;
- severă: începe deformarea rapidă a septului interdental, buzunarele devin mari, alimentele care le pătrund provoacă abcese purulente.
Parodontita severă este practic netratabilă și cel mai adesea este imposibil să reparați țesutul deteriorat.
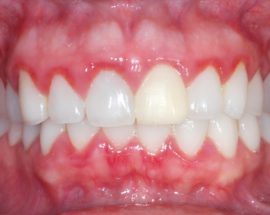
Simptomele parodontitei
Semnele bolii depind de localizarea procesului inflamator și de gradul de neglijare a parodontitei. Pacientul se așteaptă:
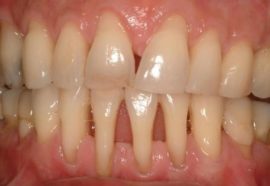 sensibilitate crescută a smalțului;
sensibilitate crescută a smalțului;- sângerarea gingiilor în timpul periajului;
- miros urât din gură;
- fisuri între dinții din buzunare;
- durere în timp ce periați sau mestecați;
- expunerea radacinii dintelui;
- vâscozitate crescută a salivei;
- inflamație minoră a ganglionilor limfatici de sub maxilar.
Partea bazală a smalțului se întunecă, apare o placă densă galbenă sau maronie. După debutul procesului inflamator, zona problematică a gingiilor devine o nuanță roșie închisă. Semnele parodontitei cresc pe măsură ce boala progresează.
Procesul inflamator afectează starea generală a organismului. Apar semne de intoxicație ușoară: slăbiciune, dureri de cap și amețeli, posibil o ușoară creștere a temperaturii. Împreună cu inflamația ganglionilor submandibulari, parodontita poate fi confundată cu infecții virale respiratorii acute, deci diagnosticul este necesar.
Cauzele parodontitei
Motivul principal al parodontitei este înmulțirea bacteriilor patogene care provoacă infecția. La acest proces patologic pot contribui diverși factori, printre care se numără:
-
gingivită avansată;
- boli care slăbesc sistemul imunitar;
- hipertonicitatea mușchilor maxilarului;
- deteriorarea membranelor mucoase ale cavității bucale;
- tartrului;
- stres și obiceiuri proaste;
- igienă necorespunzătoare;
- boli care afectează echilibrul acido-bazic în organism;
- Genet.
Unul dintre factorii care contribuie la debutul parodontitei este alimentația slabă. Lipsa de vitamine slăbește sistemul imunitar, iar o cantitate insuficientă de alimente solide duce la o epuizare lentă a țesutului osos.
O examinare rară efectuată de medicul dentist crește probabilitatea de a dezvolta parodontită avansată. Gingivita anterioară apare adesea fără semne pronunțate și doar un profesionist poate observa procesul patologic. O vizită în timp util la medic vă permite să observați încălcarea la timp și să o eliminați rapid.
Parodontita se dezvoltă adesea la adulți, în zona de risc special - persoane între 16 și 30 de ani. Folosirea frecventă a alcoolului sau a fumatului crește probabilitatea unei dezvoltări rapide a procesului inflamator la nivelul gingiilor. Dacă stomatologul poate determina cu exactitate originea patologiei, va fi mai ușor de tratat, dar nu va exista nici o tranziție la boala parodontală.
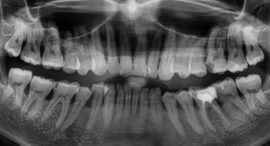
Diagnosticul parodontozei
Primul semn evident al problemelor gingivale este apariția sângelui în timpul periajului. Este recomandabil să consultați un medic în acest stadiu, înainte de apariția altor simptome de parodontită. Specialistul trebuie să asculte toate reclamațiile pacientului și să examineze cavitatea bucală. Schimbările de țesut se vor observa în timpul unei examinări de rutină.
În plus, pot fi atribuite:
- reoparodontografiya;
- analiza generală a urinei și sângelui;
- Radiografie a maxilarului.
Abia după efectuarea tuturor procedurilor de diagnostic, efectuarea unui diagnostic și determinarea gravității bolii, medicul selectează metodele optime de tratament a parodontitei.
Tratamentul parodontozei
Tratamentul parodontitei depinde de cauza dezvoltării sale și ar trebui să fie efectuat de un specialist, deoarece auto-medicația este extrem de periculoasă. Medicamentele sau procedurile selectate incorect în cel mai bun caz nu vor produce niciun efect, în cel mai rău caz, inflamația va continua să se dezvolte, iar rezultatul va fi debutul rapid al complicațiilor.
Pentru a elimina complet simptomele unei boli a dinților, cum ar fi parodontita, și pentru a opri o modificare a țesutului patologic, se utilizează următoarele metode:
- utilizarea medicamentelor locale sau generale;
- fizioterapie;
- Tratament hardware;
- intervenție chirurgicală;
- corectarea tipului ortopedic.
Medicii încearcă să păstreze dintele, îndepărtarea este cea mai extremă metodă folosită atunci când alte tipuri de tratament sunt imposibile sau ineficiente.
Procesul de vindecare începe de obicei cu spălarea dinților cu ultrasunete profesională. În timpul procedurii, toate tartrul și placa densă sunt îndepărtate, ceea ce reduce probabilitatea ca inflamația să se deplaseze în alte zone ale cavității bucale. De asemenea, medicul trebuie să afle cauzele parodontitei pentru a le elimina și pentru a reduce probabilitatea de recidivă.
medicamente
Preparatele topice ajută la înlăturarea simptomelor inflamației și la suprimarea activității microorganismelor patogene. Pe tot parcursul tratamentului, pacientul trebuie să trateze în mod regulat cavitatea bucală cu medicamente antiinflamatoare și antiseptice. Folosit în aceste scopuri:
 soluții: Maraslavin, Clorhexidină, Clorofilipt, Rotokan;
soluții: Maraslavin, Clorhexidină, Clorofilipt, Rotokan;- geluri: Holisal, Metrogil Denta, Traumeel, Levomekol;
- paste de dinți speciale: Parodontax, Lakalyut-activ.
Majoritatea medicamentelor sunt potrivite pentru tratamentul adulților, dar sunt interzise copiilor.
Odată cu dezvoltarea rapidă a parodontitei sau o formă neglijată, pot fi necesare antibiotice: Klindomicină, Tarivid, Linkomicină. Se recomandă utilizarea preparatelor pentru tablete: injecțiile nu sunt utilizate din cauza concentrației prea mari a substanței active la locul problemei, deoarece contribuie la distrugerea atașamentului gingival.
În plus, complexele vitamin-minerale sunt selectate pentru a crește imunitatea și pentru a îmbunătăți rezistența organismului la procesul inflamator. Dacă este necesar, este prescris un imunomodulator Immudon.
fizioterapie
Pentru probleme grave parodontale la adulți, se recomandă suplimentar următoarele proceduri:
- Terapia UHF;
- darsonvalizare;
- valuri ultrasonice pentru întărirea gingiilor;
- terapie cu aerosoli;
- masajul gingiilor;
- terapie ușoară;
- diatermie.
Toate procedurile sunt nedureroase și efectuate într-o clinică dentară. În Moscova, cererea pentru astfel de servicii este mult mai mare decât în orașele mici.
ortodonție
Boala cronică a gingiilor sau parodontita poate rezulta din malocluzie, din lipsa dintelui sau din implantarea eșuată. Dacă cauza bolii este aceasta, experții recomandă înlocuirea implantului, protezelor sau instalarea unui sistem de paranteză.
Corecție hardware
Metodele hardware pentru tratarea parodontitei sunt considerate cele mai eficiente și mai sigure. Sunt notabile pentru prețul ridicat, dar vă permit să restabiliți rapid și în mod sigur starea țesuturilor moi.
Folosit de:
- Laser. Vă permite să îndepărtați fără durere zonele cu probleme ale gingiilor pentru a opri inflamația și a distruge bacteriile. Riscul de reinflamare este minim.
- Vector. Aceasta este o mașină cu ultrasunete direcțională care elimină toxinele, vindecă gingiile și elimină piatra și placa densă.
- Ultrasunete. Vă permite să îndepărtați piatra subgingivală, curățați buzunare parodontale de resturi alimentare.
Orice metode hardware sunt utilizate în combinație cu terapia medicamentoasă.
chirurgie
Dacă tratamentul local sau general cu medicamente nu aduce rezultatul dorit și dezvoltarea parodontitei nu poate fi oprită, medicii stomatologi recomandă tratarea chirurgicală a problemei. a avut loc:
- Gingivectomie - purificarea buzunarelor parodontale, îndepărtarea parțială a zonelor inflamate. Este utilizat pentru o formă localizată a bolii.
- Creșterea oaselor. Esențial pentru pierderea semnificativă a țesutului.
- Operație de patchwork. Se realizează cu expunerea rădăcinii dintelui. Buzunarele sunt curățate, cu o mucoasă sănătoasă, o bucată mică este tăiată, care se potrivește pe zona cu probleme și este conectată prin suturi. Metoda vă permite să ascundeți rădăcina și să consolidați gingiile.
- Atele. Coroanele sunt restaurate pentru a preveni pierderea dintelui și pentru a păstra dintele în priză.
- Gingivoplastie - buzunare de curățare, care acoperă rădăcinile cu substanțe protectoare. Dacă este necesar, are loc transplantul osos sau reînnoirea epiteliului.
Intervenția chirurgicală poate vindeca chiar parodontita avansată și poate preveni posibile complicații.
Remedii populare
Rețetele de medicamente tradiționale sunt de obicei utilizate ca adjuvanți și nu pot înlocui complet terapia medicamentoasă sau tratamentul chirurgical. Acestea vă permit să scăpați rapid de simptomele neplăcute și să accelerați procesul de vindecare a țesuturilor.
Cu aprobarea unui medic, puteți aplica:
 Masaj. Uleiurile de brad și cătină (proporția optimă este 1: 1) sunt amestecate, sunt impregnate cu un bandaj steril, care poate masca cu ușurință gingiile cu probleme timp de 5-10 minute. Procedura trebuie făcută de două ori pe zi.
Masaj. Uleiurile de brad și cătină (proporția optimă este 1: 1) sunt amestecate, sunt impregnate cu un bandaj steril, care poate masca cu ușurință gingiile cu probleme timp de 5-10 minute. Procedura trebuie făcută de două ori pe zi.- Spălați ajutorul. O lingură de rădăcină uscată de fructe se toarnă cu 250 ml de apă, adusă la fierbere la foc mic. Amestecul se infuzează timp de 30 de minute, se răcește, se filtrează.
- Se clătește soluția. O linguriță de coajă de stejar tocat se toarnă cu 200 ml de apă clocotită, adusă la fierbere la foc mic. Se infuzează la temperatura camerei, se filtrează. Clătiți gura la fiecare 2-3 ore.
Cu durere severă, puteți utiliza o soluție antiseptică: o linguriță de sodă și clorură de sodiu într-un pahar cu apă caldă. Ei trebuie să-și clătească gura în fiecare oră, după mai multe aplicații durerea scade.
profilaxie
Pentru a reduce probabilitatea de inflamație în țesuturile moi ale cavității bucale, trebuie respectată cu atenție igiena. Pentru curățare, se recomandă utilizarea unor perii și paste medii dure, fără particule abrazive agresive. Procedura se desfășoară cel puțin de două ori pe zi și, dacă este posibil, după fiecare masă.
Trebuie să vizitați medicul stomatolog cel puțin o dată la șase luni. De asemenea, este necesar să mergeți la medic atunci când apar primele simptome ale bolilor inflamatorii sau ale cariilor. Diagnosticul în timp util al parodontitei și al tratamentului adecvat pot evita complicațiile și pot elimina boala imediat după apariție.