Inflamación de la raíz del diente y los canales dentales: signos, síntomas y tratamiento.
Dolor de muelas severo sin razón aparente, un aumento brusco en la sensibilidad del esmalte y el deterioro del bienestar indican el inicio del proceso inflamatorio en la raíz del diente. Con la inflamación de la raíz del diente, es necesario el tratamiento quirúrgico y farmacológico en odontología. Es imposible hacer frente al proceso inflamatorio en el hogar, las acciones independientes no profesionales solo agravarán la afección. Como resultado, se perderá tiempo y la patología se volverá crónica.
Contenido
- Síntomas de inflamación de la raíz del diente.
- Causas de la inflamación de la raíz del diente.
- Signos característicos de inflamación en diferentes áreas del diente.
- Diagnóstico por rayos X de periodontitis
- Qué hacer si la raíz del diente está inflamada
- Las principales etapas del tratamiento de la inflamación de la raíz del diente.
Síntomas de inflamación de la raíz del diente.
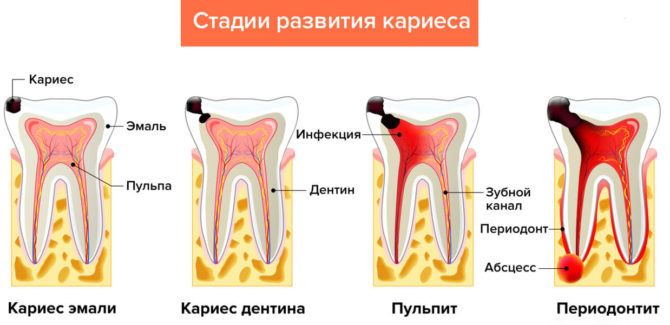
La inflamación de la raíz del diente o periodontitis es aguda y crónica. En las primeras etapas de la enfermedad, el paciente sufre episodios de dolor agudo de naturaleza espasmódica que se producen al comer y al tocar un área inflamada. En esta etapa de inflamación, los cambios en la raíz del diente no son visibles en la radiografía.
Con el tratamiento oportuno de la periodontitis, el riesgo de desarrollar un absceso y la propagación de la inflamación al tejido óseo es mínimo. Si la terapia no se inicia después de que se manifiestan los primeros síntomas de la enfermedad, el proceso inflamatorio se extenderá desde la pulpa y los canales dentales hasta el tejido óseo cercano.
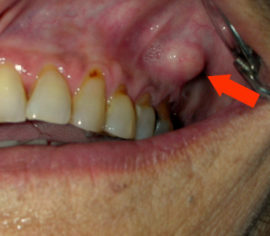
A medida que la inflamación en la raíz del diente empeora, la supuración comienza en los tejidos blandos, acompañada de una hinchazón severa de las encías en el área afectada, que es discernible incluso desde el exterior de la mejilla. Los quistes purulentos se desarrollan en la raíz. El síndrome de dolor se intensifica, lo que se vuelve difícil de eliminar incluso con la ayuda de analgésicos fuertes. El estado general del paciente empeora: la temperatura aumenta, se produce debilidad, desaparece el apetito, el sueño empeora, el rendimiento disminuye.
Si no se trata, los síntomas de periodontitis disminuyen gradualmente. A medida que disminuye el dolor, el paciente cree erróneamente que la enfermedad ha retrocedido. Pero, de hecho, la disminución de los síntomas indica que la forma aguda de la enfermedad se vuelve crónica, lo que representa un gran peligro para la salud. Durante algún tiempo, la patología puede ser asintomática, a veces exacerbada y disminuyendo por sí sola.
En la periodontitis crónica, el efecto patogénico en el periodonto dental progresa, destruyendo el tejido óseo. Cada exacerbación posterior es más difícil de tolerar, quistes, fístulas, abscesos y otras formaciones purulentas en la zona de la raíz se unen a los síntomas estándar. El paciente siente un pronunciado sabor y olor a pus en la boca. Puede reconocer la inflamación crónica de la raíz del diente por los siguientes signos:
- Falta de dolor en reposo e incomodidad al presionar el diente.
- Cambio en el color y la estructura del tejido periodontal adyacente a la raíz.
- La presencia de halitosis persistente.
La forma crónica de periodontitis se trata con antibióticos fuertes. Si es necesario, se eliminan las áreas afectadas del tejido dental y el hueso.
Si no se trata la periodontitis, se repetirán las exacerbaciones y el área afectada se extenderá hasta las raíces de los molares vecinos. La movilidad del diente aumentará, lo que en última instancia conducirá a la necesidad de extraerlo y aumentará el riesgo de extracción de unidades dentales adyacentes.
Causas de la inflamación de la raíz del diente.
La causa de la inflamación de la raíz del diente es la microflora patógena que ha penetrado en el periodonto. La penetración y propagación de bacterias profundamente en el diente puede conducir a:
- Ejecución de enfermedades infecciosas de los dientes y las encías: pulpitis, periodontitis, caries. Bajo la influencia de microorganismos, se destruyen el esmalte y la dentina, y las bacterias penetran profundamente en la pulpa, los canales y el periodonto.
- Mal tratamiento dental. El incumplimiento de las reglas para el procesamiento de canales, la técnica de instalación de empastes conduce a la multiplicación de patógenos dentro del diente y su entrada en la región periapical.
- Violación de la vida operativa de dentaduras postizas y estructuras de ortodoncia. Un diseño desgastado puede soltarse y desalojarse, como resultado de lo cual los microbios pueden ingresar a la cavidad pulpar.
Las siguientes lesiones pueden conducir a un proceso inflamatorio en la raíz dental:
- Distribución incorrecta del material de relleno, lo que resulta en una distribución desigual de la carga de masticación en los tejidos periodontales.
- Grietas en la raíz durante los procedimientos dentales.
- Una rotura del haz neurovascular, debido a la cual surgió la movilidad dental.
- Ruptura de las fibras de conexión que sostienen el diente en el alveolo.
- Luxaciones, fracturas, grietas en coronas y raíces, así como lesiones mecánicas de la cavidad bucal asociadas a actividades deportivas y profesionales, accidentes.
Signos característicos de inflamación en diferentes áreas del diente.
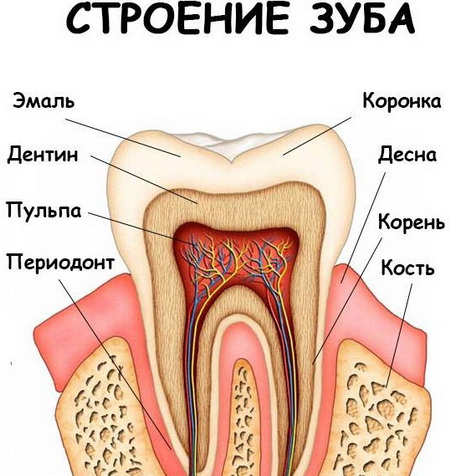
Los dientes tienen una estructura compleja. Los huesos blandos están ocultos debajo del tejido óseo duro: pulpa. La pulpa contiene terminaciones nerviosas, vasos linfáticos y sanguíneos. Los nutrientes ingresan a la pulpa a través de los canales que pasan a través de las raíces del diente. La inflamación puede comenzar en la pulpa o en los canales, y en ausencia de tratamiento, los procesos inflamatorios y necróticos se extienden al tejido óseo.
Inflamación del canal y pulpa del diente.
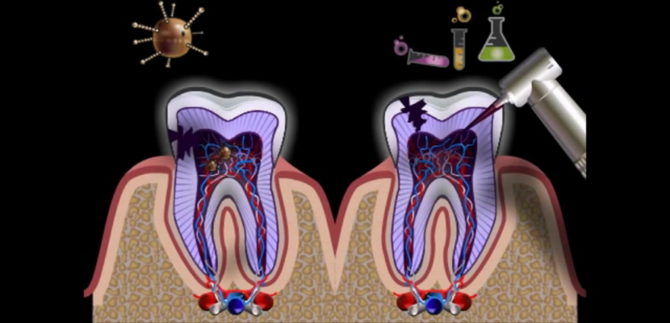
Bajo la influencia de factores adversos, es posible la penetración de bacterias patógenas en los canales y la pulpa de los dientes, lo que provoca inflamación, provoca dolor de muelas intenso y el desarrollo de formaciones purulentas en la base del diente. El tratamiento del conducto radicular es una operación compleja que requiere precisión de joyería del dentista.
Causas de la inflamación del canal dental:
- Caries descuidadas. La complicación más grave de la caries es la penetración de la infección a través del esmalte y la dentina en la pulpa. Como resultado, hay una infección de los vasos ubicados en los canales.
- Ejecución de la enfermedad periodontal. La inflamación de las encías abre el camino a los canales dentales, como resultado de lo cual se inflaman.
- Error del dentista El llenado deficiente y prematuro de los canales conlleva una inflamación secundaria de los tejidos ubicados en ellos.
Inflamación ósea
La inflamación del tejido óseo que rodea el diente conduce a la destrucción del hueso y a la pérdida de la unidad dental. El tejido óseo se inflama en la forma crónica de periodontitis, cuando el nervio y la raíz ya están afectados por bacterias, y se ha desarrollado una formación purulenta en la raíz del diente. Ejecutar la enfermedad en esta etapa es potencialmente mortal: los quistes pueden crecer en los senos maxilares, propagar la infección al corazón y otros órganos internos, infectarse con una infección de dientes sanos y desarrollar osteomielitis.
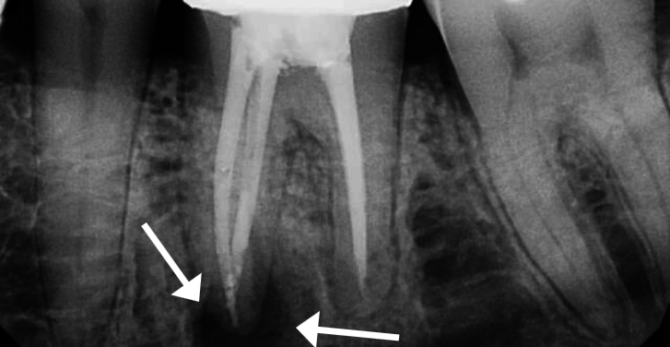
Diagnóstico por rayos X de periodontitis
En las primeras etapas de la enfermedad, cuando los procesos de descomposición aún no se han desarrollado, las radiografías son poco informativas y rara vez son utilizadas por los dentistas. En esta etapa, la inflamación de la raíz del diente no se diagnostica mediante una foto radiográfica, sino sobre la base del cuadro clínico general: después de examinar la cavidad oral y expresar las quejas.
Pero en el diagnóstico de formas crónicas de periodontitis, la radiografía es el método principal para determinar la naturaleza, el estadio de la enfermedad y la localización del saco purulento. Una radiografía ayuda al médico a elegir las tácticas de tratamiento apropiadas y a prepararse correctamente para la operación.La más indicativa es la fluoroscopia, que le permite al médico evaluar el cambio en la estructura de los tejidos dentales en la dinámica.
Qué hacer si la raíz del diente está inflamada
El proceso inflamatorio en la raíz del diente nunca comienza espontáneamente. Hay una razón que lo provocó, y hasta que se elimine, la patología progresará, presentando un peligro creciente para la salud.
Para saber cómo eliminar de forma segura y efectiva la inflamación en la raíz del diente, debe consultar a un médico. Los intentos de aliviar el dolor con analgésicos pueden tener éxito en la forma aguda de la enfermedad, pero es imposible considerar la subsidencia del dolor como la eliminación de la inflamación en sí misma: los procesos destructivos continúan dentro del diente.
El tratamiento de la inflamación de la raíz del diente puede llevarse a cabo en el hogar, pero solo si las medidas de tratamiento son prescritas por un dentista.
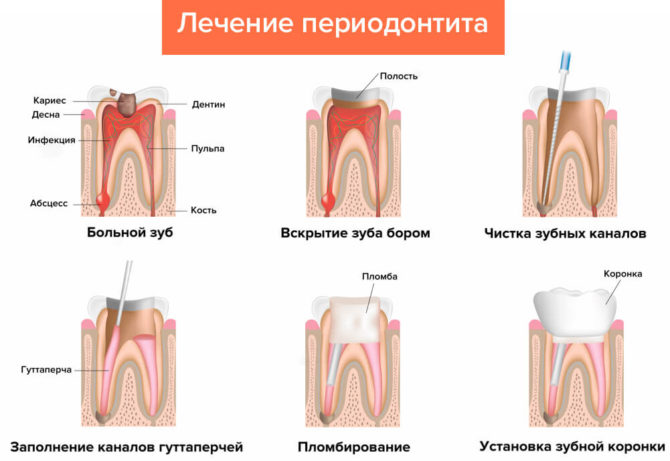
Las principales etapas del tratamiento de la inflamación de la raíz del diente.
Qué hacer con la inflamación de la raíz del diente, el dentista decide sobre la base de la causa y la etapa de la enfermedad, el grado de daño tisular y el desarrollo de complicaciones. Cada paciente que tiene una inflamación dental recibe terapia con antibióticos. Ayuda a aliviar la inflamación y bloquea la propagación de la infección. El médico selecciona individualmente el tipo de antibiótico y la dosis óptima.
El tratamiento de periodontitis se lleva a cabo en etapas bajo anestesia local. Comienzan el tratamiento solo cuando el médico determina con precisión la localización de la lesión mediante radiografía.
El régimen de tratamiento para la periodontitis:
- Se perforan los canales que conducen a la lesión. Se colocan hisopos especiales empapados en un antiséptico.
- Para mantener la esterilidad, se instala un sello temporal en la corona.
- El médico prescribe un antibiótico, explica si algún procedimiento debe realizarse en el hogar y permite que el paciente sea tratado de forma ambulatoria.
- La próxima cita con el dentista tendrá lugar después de 2-3 días. Si en este punto el paciente no tiene ataques de dolor, hinchazón, hiperemia e hinchazón, se retira el relleno temporal, los canales se vuelven a enjuagar con un antiséptico y se establece nuevamente un relleno temporal.
- El segundo relleno temporal se retira 2-3 meses después de que el paciente toma una radiografía, según la cual el médico puede juzgar la dinámica de la restauración de la raíz.
En el caso de un tratamiento exitoso y la ausencia de recaída, se retira un sello temporal, el médico nuevamente lava los canales y establece un sello permanente. Para que la raíz no se inflame nuevamente, después del llenado, se realiza nuevamente un examen de rayos X. Según la imagen, el médico puede asegurarse de que los canales estén completamente inundados con una solución y que el procedimiento se realice de manera eficiente. Una visita de control al dentista debe realizarse 4 meses después de la instalación de un sello permanente.